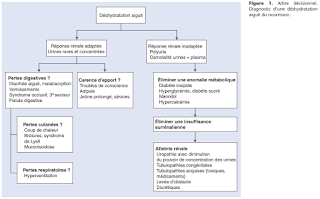
Le nourrisson de moins de 1 an et surtout de moins de 6 mois est à haut risque de déshydratation, dont la première cause est la diarrhée. Celle-ci est majoritairement d’origine virale. La prise en charge d’une déshydratation comporte la correction de celle-ci et le maintien des besoins hydriques et nutritionnels. L’évaluation de la sévérité de la déshydratation est l’élément clé qui va guider la thérapeutique. La perte de poids, exprimée en pourcentage du poids corporel avant l’épisode de déshydratation, constitue la méthode de référence mais elle est souvent difficile ou impossible à obtenir. Aussi, les signes cliniques tels que l’altération de l’aspect général, l’allongement du temps de recoloration cutanée, la constatation d’un pli cutané persistant, des yeux creux, une sécheresse des muqueuses, une absence de larmes sont les principaux éléments qui, avec la tachycardie, la pression artérielle et la diurèse, permettent d’apprécier la sévérité de la déshydratation. Le traitement repose sur la correction rapide du déficit du secteur extracellulaire. Une expansion volémique par 20 ml/kg d’un soluté cristalloïde isotonique administré par voie intraveineuse ou intraosseuse peut être nécessaire à la phase initiale dans les cas les plus sévères (déshydratation > 10 %). Dans tous les autres cas, la réhydratation par voie orale visant à corriger le déficit hydrique en 4 heures est la technique de choix, qui est démontrée efficace, sûre et rapide. Elle utilise des solutés de réhydratation adaptés qui répondent à des critères spécifiques. Leur utilisation précoce constitue la prévention la plus efficace des formes graves et doit être plus largement répandue.
Le risque de déshydratation est avant tout lié au très jeune âge (< 12 mois et surtout < 6 mois), en raison de l’accumulation de plusieurs facteurs :
- une proportion corporelle d’eau beaucoup plus élevée que chez l’adulte ; celle-ci représente 80 % du poids corporel à la naissance, 60 % vers l’âge de 1 an et atteint 45 à 60 % à l’âge adulte, selon l’âge et le sexe ;
- une répartition défavorable de cette eau corporelle puisque l’espace extracellulaire représente 45 % du poids du corps chez le nouveau-né alors qu’il est ≤ 23 % à l’âge adulte ;
- un taux de renouvellement de la composante liquidienne de l’organisme beaucoup plus rapide (25 % par 24 heures à la naissance, alors qu’il n’est que de 6 % chez l’adulte) ;
- un pouvoir de concentration du rein plus limité (gradient corticomédullaire insuffisant par inefficacité des pompes à chlore de l’anse de Henle) ;
- la dépendance de l’entourage pour les apports hydriques.
Ces différents facteurs contribuent à l’apparition rapide d’un déficit liquidien grave chez l’enfant et expliquent qu’il puisse perdre en quelques heures 10 à 20 % de son volume intravasculaire au cours d’une gastroentérite aiguë, ou d’un coup de chaleur par exemple.
Malgré leur efficacité reconnue depuis longtemps et leur promotion par l’OMS, les SRO restent encore insuffisamment utilisés en France. On peut espérer que leur remboursement par l’assurance maladie, récemment institué, permette qu’ils soient plus largement employés et de voir ainsi diminuer l’incidence des déshydratations sévères du nourrisson.
Déshydratation aiguë du nourrisson
 Reviewed by StarskyDavid
on
09:15
Rating:
Reviewed by StarskyDavid
on
09:15
Rating:
 Reviewed by StarskyDavid
on
09:15
Rating:
Reviewed by StarskyDavid
on
09:15
Rating:





Aucun commentaire: